por Efraín Rincón
Por estos días, y especialmente con el cambio de la rutina para muchos ciudadanos y ciudadanas que han tenido que quedarse en casa por muchos días, es común encontrarse con preguntas como ¿qué va a pasar ahora? ¿Cuánto durará esto? ¿Sobreviviremos? Y preocupaciones relacionadas con el trabajo, la familia, las deudas y pasar tiempo alejado de los demás. Esto es producto de la ansiedad. “Es normal sentir ansiedad”, aclara Claudia Espinosa, psicóloga clínica de la Universidad de la Sabana.
Son tiempos duros para todos. Mientras los médicos, médicas y demás personal de salud se baten contra la muerte en los hospitales de Italia y España, muchos ciudadanos de países como Colombia se enfrentan a los efectos del distanciamiento social. Las medidas más rigurosas de distanciamientos social tienen mucho sentido. Y para entender por qué tiene tanto sentido aislarse en estos momentos partamos de la siguiente secuencia que parece el inicio de una película distópica:
Lunes 20 de enero del 2020: Se reporta el primer caso por coronavirus en Seúl, Corea del sur.
*
*
*
Lunes 17 de febrero: Una mujer, miembro de la iglesia Shincheonji, es evaluada en un hospital para saber si es positivo para COVID-19.
Martes 18: Las autoridades sanitarias anuncian a la mujer como el caso número 31 del país.
Miercoles 19: se confirman 20 nuevos casos.
Jueves 20: 70 nuevos casos confirmados.
Viernes 21: Van 204 casos confirmados en total.
Sábado 22: de los 9.300 seguidores de la iglesia Shincheonji, cerca de 1.200 reportan síntomas parecidos a los de una gripa. Se confirman 169 casos de la misma iglesia y otros 111 del Hospital Cheongdo Daenam. Para esta fecha ya hay 433 casos confirmados, según la CDC de Corea.
Hay evidencia de que la paciente 31 es el origen de, por lo menos, 1.160 infecciones en otras personas.
***
Si Corea aguantó aproximadamente un mes con 31 casos, ¿por qué, en cuestión de unos días, el crecimiento de los casos confirmados se disparó por centenas?
Entre varios factores, mucho tiene que ver con ocurrencias como las de la “paciente 31”. Si rebobinamos la cinta, específicamente unos días antes de ese lunes 17 de febrero, y seguimos sus pasos, entenderíamos el impacto de una sola persona en una epidemia; convertirse en un bomba transmisora de virus andante. Entre enero 29 y febrero 17 la paciente estuvo en una reunión en un club, sufrió un accidente de tránsito, estuvo hospitalizada en el Hospital Oriental Saeronan, fue a su iglesia de Jesús Shincheonji (por lo menos dos horas) y cuando desarrolló síntomas y en el hospital le recomendaron hacerse el test para coronavirus prefirió pasar por el buffet de un hotel, estar en la iglesia otras dos horas e ir a una clínica pública antes de ser remitida al hospital y dar positivo para la infección.
En estos momentos de pandemia la pregunta es: ¿Por qué una persona es tan importante para hacer la diferencia?
La respuesta es que el comportamiento de la infección de COVID-19 responde a un crecimiento exponencial. Y esto se refiere a que una cierta cantidad aumenta cada vez más rápido conforme pasa el tiempo. “Estamos hablando de un virus que tiene un número reproductivo básico R0 entre 2 y 3. Eso significa que por cada persona infectada se generan aproximadamente entre 2 a 3 casos nuevos”, explica el médico epidemiólogo Julián Fernández Niño. En comparación con otras enfermedades infecciosas como la influenza que es 1.3, el SARS-CoV-2 (nombre preciso del virus que genera la enfermedad COVID-19 que tiene al mundo en vilo) tiene una velocidad de propagación alta.
En un escenario sin medidas, con un R0 como el de este coronavirus y si el tiempo que pasa entre una infección y otra es de 5 días, podríamos decir que al paso de un mes una sola persona habría infectado a otras 244, más o menos. Si no se toman medidas para hacer más lento este ascenso en la curva de propagación, los casos podrían desbordar el sistema de salud, como ocurrió hace unos meses en China y hoy en países como Italia, España o Irán.
Del contagio a la letalidad
La letalidad corresponde a la probabilidad de morir si uno está infectado. En el caso de esta enfermedad, como lo explica la epidemióloga Zulma Cucunubá en un artículo, hay consenso de que la general es del 1%, en otras palabras 1 de cada 100, pero no puede ser una cifra a menospreciar: “Quiero que visualicemos 1 de cada 100 llevado a un número de infectados de millones. En términos absolutos de vidas humanas, 1% no es un número pequeño”, aclara Fernández Niño. Ahora, teniendo en cuenta que los más vulnerables a complicaciones por este virus son los mayores de 60 años, ahí este porcentaje de letalidad aumenta. Solo imaginen cómo cambia este porcentaje en personas mayores de 80. Según Fernández Niño, puede ser mayor del 10%.
La letalidad depende de otras variables como la virulencia: la capacidad de causar daño en el hospedero, como nosotros. La virulencia se puede medir de varias maneras como el tiempo promedio que le toma a un organismo morir o desarrollar síntomas, la medida de fiebre, la pérdida de peso, la aparición de lesiones o, como se hace con el virus de VIH, la reducción de linfocitos en la sangre. Otra variable relacionada es la susceptibilidad del hospedero que, en nuestro caso, representa la probabilidad de que una persona desarrolle una enfermedad. Por ejemplo un adulto mayor, las enfermedades crónicas o un sistema inmune débil es más susceptible.
Y una tercera: el acceso a servicios médicos. Como indica Fernández Niño, que también es profesor del área de Salud Pública en la Universidad del Norte, Barranquilla: “la letalidad podría ser mayor si las personas con síntomas y signos graves no acceden de manera oportuna a servicios de calidad en salud. Esto puede generar que no sean remitidos a la unidad de cuidados intensivos o acceder a ventilación mecánica”. En un eventual colapso del sistema de salud, la probabilidad de complicación y muerte sería mayor. Según la a Asociación Colombiana de Sociedades Científicas (ACSC), Colombia tiene 5.300 camas en UCI, de las cuales entre el 10 y 15% tiene un aislamiento apropiado para atender pacientes en estado crítico.
Solo para que tengan una imagen, según la Organización para la Cooperación y el Desarrollo Económicos (OCDE) Corea del Sur tiene cerca de 12 camas de hospital por cada 1.000 habitantes; España, 3; Estados Unidos , 2.8 y Colombia 1.7 camas.
Venga le digo: “aplanemos la curva” juntos... pero de lejos
En las últimas semanas, se ha hecho más constante el mensaje de científicas, científicos, médicas y médicos y tomadores de decisiones de la necesidad de “aplanar la curva”. Una gráfica que relaciona dos variables: tiempo desde el primer caso y número de casos, atravesados por la capacidad del sistema de salud, da un mensaje claro: si la curva no se aplana lo suficiente el sistema de salud colapsa, como ya se ha visto en varios países. Pero, ¿cómo aplanar la curva sin una vacuna o un tratamiento antiviral?
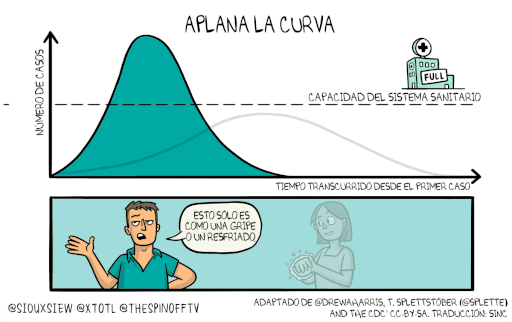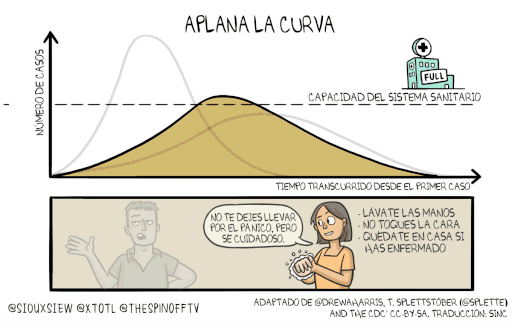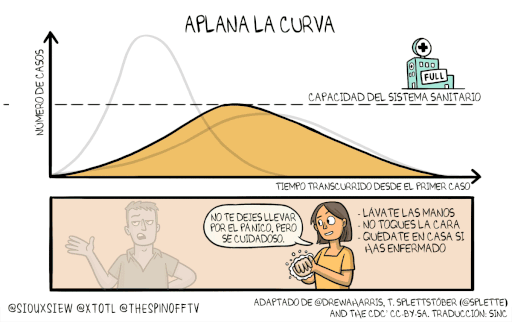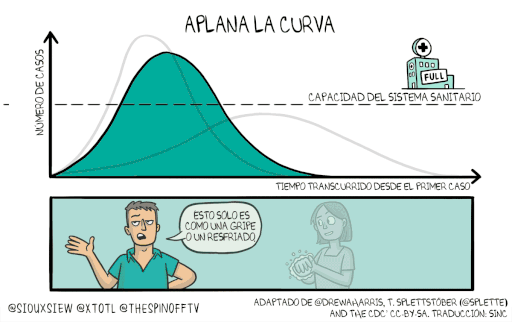
Por el momento, la solución más efectiva que se tiene son las medidas de mitigación como el distanciamiento social. Una serie de prácticas que se usan en la salud pública para reducir el contacto físico entre la gente y quitarle oportunidades al virus de que esté saltando de persona en persona. Aquí hay que recordar que, según evidencia, el tiempo de incubación de la enfermedad, que es el que transcurre entre el momento de la infección y el desarrollo de síntomas, es en promedio 5 días o más. Esto hace que una persona pueda infectar a otras sin saber que tiene la enfermedad. Así las cosas, el mayor objetivo de estas estrategias es reducir la velocidad de transmisión del virus para... ya viene… Sí… aplanar la curva de infección.
En estas medidas están aquellas más colectivas que responden a mandatos de tomadores de decisiones como el cierre de fronteras, restricción de vuelos, verificación de puertos, cancelación de clases en colegios, promoción del teletrabajo o cuarentenas regionales y nacionales. Además, otras donde se trata de evitar y cancelar reuniones masivas que incluyen “conferencias, festivales, desfiles, conciertos, eventos deportivos, asambleas y hasta matrimonios”, como explica el Centro de Control de Enfermedades (CDC por sus siglas en inglés) en una serie de lineamientos.
Y, paralelo a estas estrategias, recomendaciones más de carácter individual como el lavado de manos y mantener una distancia mínima de 2 metros entre personas. Esto es porque la manera de propagación del virus es a través de microgotitas que salen expulsadas de pacientes enfermos desde su nariz o boca al toser o estornudar. Estas gotas quedan en superficies, donde se ha demostrado la presencia temporal de viriones, o van directamente a otras personas que las inhalan sin darse cuenta.
El reportero gráfico Harry Stevens del Washington Post hace un análisis que ilustra diferentes situaciones de distanciamiento social a través de simulaciones. Desde una cuarentena forzosa, como la que se hizo en la provincia de Hubei, la zona cero de la enfermedad en China, hasta distintos niveles de distanciamiento, Stevens muestra la efectividad de reducir el contacto.
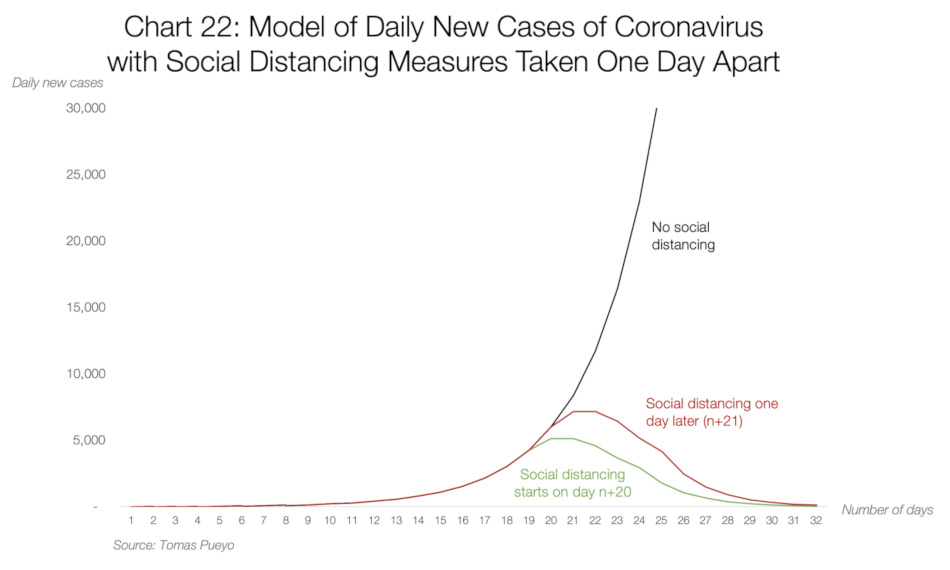
En esta gráfica se oberva el impacto en la reducción del número de casos a través del tiempo con medidas de distanciamiento social y sin ellas. Fuente: Coronavirus, ¿por qué hay que actuar ahora? por Tomas Pueyo
Un reporte reciente de un grupo de investigadores del Imperial College of London, entre los que está la epidemióloga colombiana Zulma Cucunubá, analiza el impacto que podrían tener múltiples medidas de salud pública, también llamadas “no farmacológicas”, en poblaciones como las del Reino Unido o Estados Unidos. Bajo modelamientos matemáticos, el grupo de investigadores se enfocan en el efecto de cinco medidas individuales o combinadas de mitigación como: aislar las personas que presentaran síntomas como fiebre o tos en casa durante 7 días; cuarentenas de 14 días de familias si un miembro tenía síntomas de la enfermedad; reducción de contactos sociales fuera del hogar, en colegios o trabajos en un 75%; el distanciamiento social desde y para personas mayores a 70 años; y el cierre de universidades y colegios.
En un artículo del Imperial College of London, Neil Ferguson, líder la investigación, jefe del Centro para el Análisis Global de Enfermedades Infecciosas y director del Instituto Abdul Latif Jameel para el Análisis de Enfermedades y Emergencias, comenta: “Utilizamos las últimas estimaciones de gravedad para mostrar que las estrategias de política que apuntan a mitigar la epidemia podrían reducir a la mitad las muertes y reducir la demanda máxima de atención médica en dos tercios, pero que esto no será suficiente para evitar que los sistemas de salud se vean saturados”. Hay que aclarar que esto solo es posible si las estrategias mencionadas anteriormente se hacen de manera combinada y que estas estimaciones son hechas bajo el contexto del Reino Unido y Estados Unidos. Y agrega, “Se requerirán intervenciones más intensivas y socialmente disruptivas para suprimir la transmisión a niveles bajos. Es probable que tales medidas, sobre todo el distanciamiento social a gran escala, tengan que estar vigentes durante muchos meses, tal vez hasta que una vacuna esté disponible”. Precisamente, este tipo de medidas a mayor escala, como la cuarentena nacional, son las que comienzan en el país a partir del martes 24 de marzo. Eso sí, manteniendo las de mitigación como el aislamiento y la distancia social.
De ahí radica la importancia que tienen estas estrategias para acompañar los sistemas de salud de todo el planeta, porque, sin ellas, no podrían dar abasto con toda la población.
Adicionalmente, estas medidas deberían estar acompañadas de una labor de detección del virus en la población, para saber quiénes están infectados y así hacer un manejo óptimo de los casos. Tedros Adhanom, director de la Organización Mundial de la Salud, dio un mensaje claro para todos los países: “hacer pruebas, pruebas y pruebas”. La masificación de estos tests ha dado excelentes resultados en países como China y Corea del Sur para controlar la epidemia. Este último está haciendo alrededor de 5.200 pruebas por cada millón de habitantes, mientras que países como Estados Unidos cerca de 74.
Entonces, en resumidas cuentas, el distanciamiento social y la detección parecen ser las más efectivas para cuidarnos entre todos, mientras aparece la vacuna o los antivirales. Sin embargo, hay que dejar claro que este tipo de medidas de distanciamiento y otros factores relacionados con esta crisis tendrán impactos en la salud mental de las personas, así lo sugieren instituciones como la Asociación de Psicología Americana y varias investigaciones que surgieron en esta materia a raíz de pandemias como las de la Influenza A H1N1.
¿La mente versus el coronavirus?
En las últimas semanas se ha visto una serie de imágenes y escenas repetidas en los medios de comunicación y redes sociales: estantes de supermercados vacíos, carros de mercado llenos de rollos de papel higiénico y filas interminables antes de llegar a una caja de pago. Y, al otro lado de la moneda, gente caminando en las calles y en lugares públicos como playas o bares, ¿qué hay detrás de esto?
Una de las respuestas es que los seres humanos somos distintos. “Cada uno asume diferente las situaciones y de las habilidades que tenga para asumirlas. Esto es un tema muy humano”, cuenta la psicóloga clínica Claudia Espinosa, De este tipo de diferencias es que depende cómo se reacciona a situaciones como las que vivimos actualmente.
Si bien estos comportamientos hacen referencia a que nadie tiene claridad y certezas en su cabeza, la gracia es que no se trate de caer en blancos o negros, pues hay que enfrentar la incertidumbre y encontrar la objetividad para hacer frente a estas coyunturas. “Tenemos que basarnos en la evidencia científica que hay hasta el momento. También en aprendizajes de otras pandemias que hayan existido hace muchos años y bajo eso movernos”, recomienda Espinosa. Y, así mismo, pide a la gente que está del otro lado: investigadores y tomadores de decisiones a generar calma y autocontrol.
Para ejercitar la mente y mantenerla fuerte frente a los desafíos sociales del coronavirus, Espinosa recomienda tratar de mantener las rutinas estando en casa: establecer horarios, organizar espacios y tener otras actividades. “Esto nos ayudará a fortalecer nuestra adaptación al cambio, siendo flexibles, en medio de las rutinas. No olvidemos que lo único constante en la vida es precisamente el cambio, pero las rutinas dan orden y mucho más cuando hay caos”, aclara la psicóloga.
Hay que mantener el ejercicio porque la cosa va para largo. Modelos como los que presenta la investigación del Imperial College of London sugieren que para que las medidas tengan un efecto positivo en la reducción del impacto sobre el sistema de salud y el número de muertes deben ser sostenidos en el tiempo, por lo menos mientras aparece una vacuna u otros tratamientos. De esta manera, estos retos ponen en evidencia de lo que está hecha la humanidad para enfrentar la crisis. Como señala Julián Fernández Niño: “¿Qué tan solidarios somos?”. De eso también depende marcar la diferencia. Y agrega, “Hago un llamado a que seamos solidarios con las personas que van a recibir más impactos de las restricciones y a que protejamos a los adultos mayores, pero que entendamos que para protegerlos, primero debemos protegernos a nosotros”. Sí. Solidarios como guardarse en casa, no acaparar las compras, no compartir información falsa o de manera apresurada en redes sociales y seguir las medidas de instituciones como el Instituto Nacional de Salud, el Ministerio de salud o la OMS.

Efraín Rincón es biólogo y periodista científico. Ha escrito para diferentes medios como Cerosetenta, Pesquisa Javeriana o el Toronto Star, sobre ciencia y medio ambiente. Es coproductor de Shots de Ciencia, una plataforma de divulgación científica.